Candidose buccale, Perlèche, mugue, les mycoses buccales, Infection à Candida
La candidose, aussi désignée muguet ou moniliase, est une infection aux levures.
Candida albicans est un organisme qui normalement élit tranquillement domicile sur votre peau et ne dérange personne. Il se retrouve dans les voies génitales féminines, et nous le transportons tous sur notre peau, dans notre bouche et notre tube digestif (les intestins).
- Les perlèches se caractérisent par des dépôts blanchâtres au coin des lèvres qui peuvent occasionner des fissures, nécessitant une consultation médicale ;
- Le muguet est responsable de dépôts blanchâtres dans la bouche, à l’origine de picotements et de brûlures ;
- La langue noire peut trouver son origine dans une infection mycosique mais également dans la prise de certains médicaments, le tabagisme, etc. Cette affection se caractérise par un aspect brun verdâtre de la langue.
Il existe de nombreux facteurs favorisant sa survenue : une sécheresse buccale, une inflammation, la grossesse, une prothèse dentaire, un diabète, le VIH, la radiothérapie,… Certains médicaments sont en également en cause : antibiotiques dits à large spectre, corticoïdes, neuroleptiques qui diminuent la production de salive, médicaments anti-acide,…
Les bébés souffrent de mycose buccale, souvent transmise par leur mère lors de l’accouchement : leur système immunitaire n’étant pas encore mature, son efficacité n’est pas optimale. Autres personnes à risque : les personnes âgées qui cumulent fréquemment les facteurs favorisants, tels que la sécheresse de la bouche ou la prise de médicaments, et sont souvent victimes de l’infection.
Signes
- Candidose buccale pseudomembraneuse : plaques molles d’un blanc crémeux qui, lorsque essuyées, exposent une muqueuse érythémateuse (ill. 1)
- Candidose buccale érythémateuse : plaques ou macules érythémateuses atrophiées généralisées et bien définies (ill. 2)
- Candidose buccale hyperplastique : zones blanches qui ne disparaissent pas lorsqu’on les essuie (ill. 3)
- Chéilite angulaire : fissures, desquamation et érythème aux commissures de la bouche (ill. 4)
- Glossite losangique médiane : taches rouges ou rouges et blanches au mi-dos de la langue, avant les papilles calciformes (ill. 5)
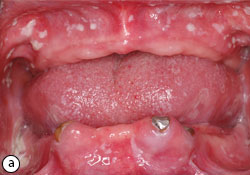

Ill. 1 : a) Candidose pseudomembraneuse causée par le port prolongé de prothèses dentaires. b) Résolution de l’infection grâce au nettoyage approprié de la prothèse et à l’utilisation de rince-bouche à base de nystatine.

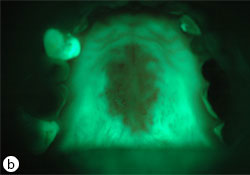
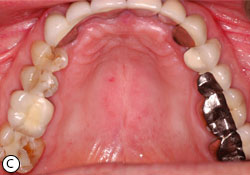
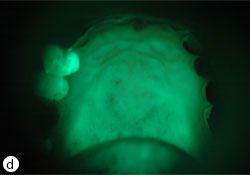
Ill. 2 : a) Candidose érythémateuse consécutive à une utilisation inappropriée d’un inhalateur stéroïdien. b) On observe sous éclairage autofluorescent une perte diffuse de fluorescence verte consécutive à une inflammation tissulaire. c) Résolution de l’infection grâce à la mise en place de mesures préventives et à l’utilisation de disques de clotrimazole (10 mg). d) La fluorescence verte réapparait après résolution de l’infection.
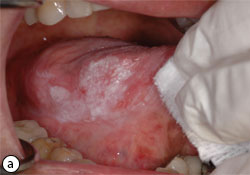

Ill. 3 : a) et b) Candidose hyperplastique.
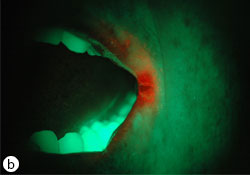

Ill. 4 : a) Chéilite angulaire. b) On observe sous éclairage autofluorescent un signal orange révélateur d’une colonisation microbienne. c) Résultats 3 semaines après traitement topique et utilisation d’une crème de clotrimazole 1 %.
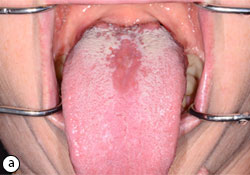
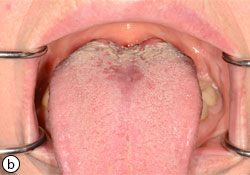
Ill. 5 : a) Glossite losangique médiane. b) Résultats 3 semaines après traitement à l’aide de disques de clotrimazole.
Quels sont les symptômes ?
La candidose buccale peut prendre différentes formes : le muguet par exemple, fréquent chez le bébé. La langue et les joues deviennent rouges, s’assèchent puis se recouvrent d’un enduit blanchâtre. Des douleurs peuvent accompagner ces troubles et se manifestent chez le bébé par des pleurs au moment de la tétée ou du biberon.
Autres manifestations possibles : la glossite, une inflammation de la langue qui devient rouge et douloureuse, ou la langue noire villeuse, qui se caractérise par une coloration foncée très disgracieuse.
Identification de l’étiologie probable
Recueillir les antécédents médicaux et dentaires du patient.
- Facteur locaux : port prolongé d’appareils orthodontiques ou prosthétiques, mauvaise hygiène buccodentaire, sécheresse de la bouche, surplomb vertical
- Facteurs systémiques : immunovulnérabilité (p. ex. syndrome de Sjögren, sida, diabète sucré non contrôlé, autres troubles endocrinien, malnutrition ou malabsorption [p. ex. carence en vitamine B])
- Effets secondaires liés à la médication : antibiothérapie à large spectre d’action récemment complétée, utilisation systémique ou localisé de corticostéroïdes (p. ex. inhalateur contre l’asthme), traitement antirejet après une greffe d’organe, chimiothérapie
Investigation clinique
- Un frottis cytologique devrait être préparé puis envoyé à un laboratoire pour diagnostic microscopique.
- Une biopsie tissulaire devrait être réalisée afin d’exclure les autres troubles épithéliaux, advenant l’échec du traitement antifongique.
Diagnostic
Selon les signes et symptômes cliniques et les résultats de la cytologie exfoliatrice, un diagnostic de candidose buccale est établi. S’il n’y a pas eu d’examen cytologique des squames, la réponse clinique aux antifongiques suggère un diagnostic rétrospectif de candidose buccale.
Diagnostic différentiel
Infection bactérienne ou virale, stomatite (p. ex. stomatite lichenoïde, dermatite de contact, irritation physique, thermique ou chimique), tumeur épithéliale précancéreuse ou cancéreuse.
Comment se soigne une mycose ?
Avant la mise en place d’un traitement, un prélèvement permettra d’identifier précisément le germe qui est responsable de l’infection. Le traitement local, au niveau de la bouche, par application de gel ou de comprimés à sucer, est le plus fréquent, mais dans certains cas, notamment chez les personnes immunodéprimées, ou en cas d’échec du traitement local, de récidive, d’infection ancienne, un traitement par comprimés à avaler peut être nécessaire.
Le traitement local fait appel aux antifongiques, tels que la nystatine (Mycostatine®) en comprimé à sucer plusieurs fois par jour, ou l’amphotéricine (Fungizone®) ou le miconazole (Daktarin®) en gel. La durée de traitement s’étend de 1 à 3 semaines selon l’amélioration clinique.
Ces médicaments sont à prendre en dehors des repas et des boissons et doivent être maintenus en contact avec la muqueuse le plus longtemps possible, a minima plusieurs minutes. Ils sont bien tolérés en général, même si des troubles digestifs sont retrouvés chez 1 à 2% des patients et si le myconazole peut provoquer une sensation de brûlure ou une altération temporaire du goût.
En complément, des bains de bouche, à base d’Eludril® ou de Bétadine® ORL, ou de bircarbonate de sodium dilué dans de l’eau. En cas de port de prothèse dentaire, elle doit être décontaminé en la brossant avec une solution d’antifongique (amphotéricine) et en la rinçant avec de l’eau et du bicarbonate.
En cas d’inefficacité, d’autres traitements par comprimés peuvent être prescrits : le Nizoral® (kétoconazole) ou le Triflucan® (fluconazole), durant une à deux semaines.
Vous pouvez Télécharger le document ci-dessous
Volume : 1 mb
Forme de fichier : PDF
[ads-post]
Forme de fichier : PDF
[ads-post]
